Masterclass voor zorgbestuurders: ‘Besturen en organiseren van digitalisering’
13 jul 2022Bestuurders noemen digitalisering en ICT een belangrijk onderdeel van het antwoord op de uitdagingen in de zorg. Technologische oplossingen zijn beschikbaar en kunnen waardevol bijdragen. In onze adviespraktijk spreken wij regelmatig met bestuurders over de inzet van digitalisering. Uit die gesprekken blijkt dat bestuurders het belang van digitalisering zien maar tegelijkertijd het lang niet altijd makkelijk vinden die digitalisering ook echt bij te laten dragen.
Vanuit de eigen rol als bestuurder zien zij verschillende oorzaken, zoals:
- Een tekort aan kennis over ICT in de zorg en moeite hebben om zin van onzin te kunnen onderscheiden
- Het verschil in taal tussen bestuurder, managers, zorgprofessionals en IT-verantwoordelijken
- Het is lastig sturen op het daadwerkelijk bijdragen van technologie aan de bestuurlijke opgaven en de strategie
- Als organisatie blijven steken op ‘de basis op orde brengen’ en geen ruimte hebben om IT innovatief in te zetten
Het succesvol inzetten van technologie in de zorg is een onderdeel van de bestuurlijke portefeuille geworden en niet enkel een opdracht voor de IT afdeling of innovatielab. Dat leidt tot nieuwe professionaliseringsopgaven voor bestuurders. Zodat zij hun positie en rol kunnen bepalen ten aanzien van digitalisering en deze betekenisvol kunnen invullen.
Het professionaliseringsvraagstuk gaat niet persé over het begrijpen van de urgentie (dat begrip is er vaak al) of het ‘aanleren’ van digitaal leiderschap (te hoog over en eerder gevolg dan oorzaak). En de professionalisering gaat in onze ogen ook verder dan het kunnen opstellen en uitdragen van een digitale visie. De professionalisering gaat veel meer om het vraagstuk: wat verandert digitalisering aan mijn rol als bestuurder, hoe vervul ik die rol op een effectieve manier en hoe krijg ik het goed georganiseerd in mijn organisatie en omgeving?
Als adviesbureau van de besturing en organisatie van de zorg willen wij in deze behoefte voorzien. Daarom organiseert dev een masterclass ‘besturen en organiseren van digitalisering in de zorg’. De doelen van de masterclass zijn:
- Opbouwen van kennis over ICT & digitalisering, het speelveld en de architectuur
- Vergroten van het inzicht in de positie en rol van de bestuurder in relatie tot digitalisering
- Meer inzicht krijgen in de verbinding tussen de bestuurlijke opgaven en de inzet van technologie
- Verhogen van het begrip van de veranderopgave voor de organisatie, de zorg en de ICT-afdeling bij de inzet van technologie
De masterclass bestaat uit drie bijeenkomsten van elk vier uur. Data en tijden worden in onderling overleg vastgesteld. De groep zal bestaan uit 8-10 bestuurders in de zorg. Er is voldoende ruimte om eigen casuïstiek in te brengen. Het programma en de contactgegevens kunt u terugvinden in de brochure.
Voor meer informatie kunt u contact opnemen met Steven Seyffert.
Documenten
Brochure masterclass besturen en organiseren van digitalisering in de zorg
Gerelateerde links
Steven Seyffert
Lees meer...
Interview Zorgvisie
3 mrt 2022Een bestuursteam van een ziekenhuis blijft gemiddeld 2,9 jaar in ongewijzigde vorm zitten. In alle ziekenhuizen wisselen gemiddeld zo’n 51 bestuurders per jaar van instelling. De voorbereiding daarop kan beter: veel toezichthouders en bestuurders laten zich nu nog overvallen.
Carina van Aartsen van Zorgvisie interviewde Hanneke Beijer, Hemmo Huijsmans en Guus de Vries over de recent verschenen Paper Wisselen van de wacht.
U treft het interview hieronder aan.
Documenten
Interview-Ziekenhuisbesturen steeds groter, bestuurders sneller weg-Zorgvisie 1 maart 2022
Gerelateerde links
Paper Wisselen van de wacht
Loondienst noodzakelijk voor bestuurbaarheid ziekenhuis?
16 dec 2021Het coalitieakkoord 'Omkijken naar elkaar, vooruitkijken naar de toekomst' borduurt voort op een geluid dat al lange tijd hoorbaar was; 'ziekenhuizen zijn slecht bestuurbaar doordat medisch specialisten zich als vrijgevestigd ondernemers onttrekken aan het gezag van het bestuur van het ziekenhuis'. De vraag is in hoeverre loondienst een oplossing biedt.
Een effectieve therapie begint bij een goede diagnose. Als we spreken over bestuurbaarheid, wij spreken graag over 'bestuurskracht', van het ziekenhuis dan gaat het in essentie om gelijkgerichtheid. Als sinds 2015 pleiten wij voor gelijkgerichtheid op drie B's: Beleid, Bestuur en Belangen (1).
In een professionele bureaucratie, zoals in 1985 al zeer treffend door Mintzberg beschreven, hebben professionals een hoge mate van autonomie in de uitoefening van hun professie. Kaders en richtlijnen komen in belangrijke mate vanuit hun eigen, professionele beroepsgroep zoals de wetenschappelijke vereniging. De eerste uitdaging is dus om professionals te verbinden aan het beleid, de ambities en doelen van het ziekenhuis.
In het verlengde hiervan ligt de gelijkgerichtheid in belangen. In het coalitieakkoord wordt expliciet gesproken over financiële prikkels. Als we ons hiertoe beperken, in onze ogen zijn er overigens veel meer belangen die richting geven aan het gedrag van dokters, dan is het zaak dat er een koppeling gemaakt wordt tussen het voorgestane beleid en 'prikkels' die richting geven aan het gedrag en de keuzes van dokters in de patiëntenzorg. Dan hebben we het over de individuele patiëntenzorg, maar vooral ook (de ontwikkeling van) beleid voor patiëntengroepen.
Hierbij is het tenslotte goed om te weten: 'Doctors want to be led bij doctors' (2) . De acceptatie van beleid(skeuzes) is vele malen groter als deze (mede) gemaakt en gesteund worden door medisch bestuurders. Liefst medici die naast hun bestuurlijke werk ook nog als medicus (en collega) actief zijn in de dagelijkse praktijk. Met gelijkgerichtheid in bestuur refereren wij daarom aan de gezamenlijkheid die nodig is tussen de raad van bestuur van het ziekenhuis, en het bestuur van het medische gremium waarin dokters zich hebben georganiseerd. Soms is dat één medisch collectief (bijvoorbeeld een combi-coöperatie), soms zijn dit meerdere gremia (VMSD, MSD en VMS).
Met een loondienstverband wordt niet per definitie meer gelijkgerichtheid gecreëerd op deze drie B's. Vanuit traditioneel hiërarchisch (machts)denken kan dit logisch lijken. Vanuit het gegeven dat een ziekenhuis een professionele organisatie is waarin dokters per definitie een bijzondere positie innemen (cultureel, professioneel, wettelijk) is dat echter verre van vanzelfsprekend.
Wat dan wel?
Redenerend vanuit het belang om gelijkgerichtheid te creëren op de drie B's (Beleid, Belangen en Bestuur) zien wij twee belangrijke succesfactoren.
De eerste is dat de medische staf zich weet te organiseren als een sterk, coherent collectief met een professioneel bestuur. De versnippering in 2015, waarbij in veel ziekenhuizen naast de VMS een MSB en een VMSD zijn ontstaan, heeft de bestuurskracht van de medische staf sterk ondermijnd. Onduidelijkheid (wat ligt waar), inefficiency, stroperigheid en zelfs conflicten liggen daarbij op de loer. In veel ziekenhuizen wordt momenteel gelukkig gewerkt aan een hergroepering van alle medici, dienstverband of vrije vestiging, in één medisch collectief met een sterk, professioneel bestuur.
Dit medisch collectief is een eerste stap. De tweede, en noodzakelijke, stap is om een sterke bestuurlijke verbinding te maken tussen dit medisch bestuur en de raad van bestuur van het ziekenhuis. Hier moet een intensieve bestuurlijke samenwerking komen waarbij beide besturen gezamenlijk verantwoordelijkheid nemen voor de besturing van het integrale ziekenhuis. Daarmee bedoelen wij de ziekenhuisorganisatie èn de medische staf. We hebben het dan over een vorm van co-bestuur (3). Dit co-bestuur is essentieel om gelijkgericht, gezamenlijk op te trekken in de ontwikkeling èn de uitvoering van beleid.
Ziekenhuizen als het Amphia en Zuyderland laten zien dat op deze wijze bestuurskracht is te ontwikkelen; bestuurskracht die zal bijdragen aan de realisatie van de maatschappelijke opgaven en uitdagingen die liggen op het gebied van zorgtransformatie. En daar is het uiteindelijk toch om te doen.
(1) Bestuurskracht van het MSB. Bureaupublicatie dev, 2018
(2) Most Doctors Have Little or No Management Training, and That’s a Problem. J. Perry e.a., december 2017
(3) Co-bestuur in het ziekenhuis. Een pas de deux. H. Huijsmans. Bureaupublicatie dev, 2020
Voor meer informatie neem contact op met Hemmo Huijsmans.
Gerelateerde links
Hemmo Huijsmans
Publicatie Bestuurskracht van het MSB
Publicatie Co-bestuur in het ziekenhuis
Lees meer...
Adviseurs dev organisatieadviseurs en Vreelandgroep werken samen
15 dec 2021Bestuurders, managers en professionals in de zorg worden, misschien wel meer dan ooit, uitgedaagd om de zorg toegankelijk, betaalbaar en werkbaar te houden. Daaruit volgen complexe bestuurlijke en veranderkundige vraagstukken.
De adviseurs van de Vreelandgroep en dev organisatieadviseurs delen de ambitie om hieraan een relevante bijdrage te leveren. Om die ambitie kracht bij te zetten, gaan we vanaf 2022 een samenwerking aan.
Zoals we afgelopen decennia gedaan hebben, willen wij vanuit onze ruime ervaring en expertise samen met onze opdrachtgevers, werken aan goed georganiseerde en bestuurde zorg. Met hen willen wij zorgorganisaties en -netwerken verder brengen en het professionals mogelijk maken om met plezier en voldoening, kwalitatief goede en doelmatige zorg te leveren aan hun cliënten en patiënten.
Management in vorm!
14 dec 2021In onze adviespraktijk horen wij bestuurders zich met enige regelmaat kritisch uitlaten over het managementteam en/of individuele managers. “Ze hebben te weinig focus op de opgave van de organisatie, nemen onvoldoende eigenaarschap, zijn teveel brandjes aan het blussen, denken niet buiten de eigen divisie”. Dat zijn veelgehoorde geluiden. Maar de andere kant horen we ook. Dat bestuurders te snel ingrijpen, te weinig autonomie toestaan of juist (lastige) bestuurlijke kwesties bij managers neerleggen.
Wij zien deze geluiden als symptomen van ‘niemand in zijn rol, niemand in zijn kracht’. Een situatie die soms een ‘erfenis’ is van een vorig bestuur maar soms ook jarenlang is gegroeid als resultaat van de wisselwerking tussen het handelen van bestuurders en van managers. Onderlinge patronen zijn ingesleten, zoals bijvoorbeeld:
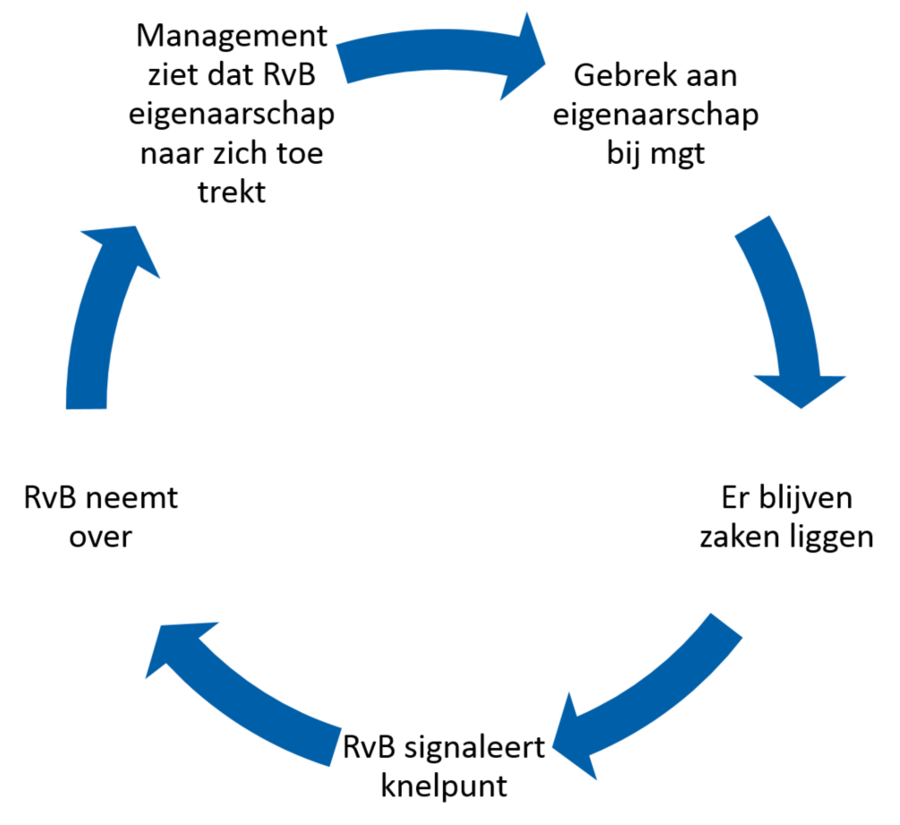
Noblesse oblige: de raad van bestuur aan zet
Vanuit de verantwoordelijkheid voor de kwaliteit van besturing, is het aan de raad van bestuur om het patroon te doorbreken, een eerste stap te zetten. Waarbij we de ‘eenvoudige oplossingen’ zoals het vervangen van managers, reorganiseren of tolereren van de ontstane situatie vaak niet zien werken. Dat zien wij als symptoombestrijding; het zijn interventies die geen of weinig effect hebben op de balans in het systeem.
“Voor elk ingewikkeld probleem bestaat een eenvoudige oplossing. En die is fout.”
(Umberto Eco)
Wat kan de ‘raad van bestuur aan zet’ wel doen om het management in vorm en in positie te krijgen of houden? Wij pleiten voor een zorgvuldige diagnose als eerste stap, langs de lijnen van onderstaand figuur.
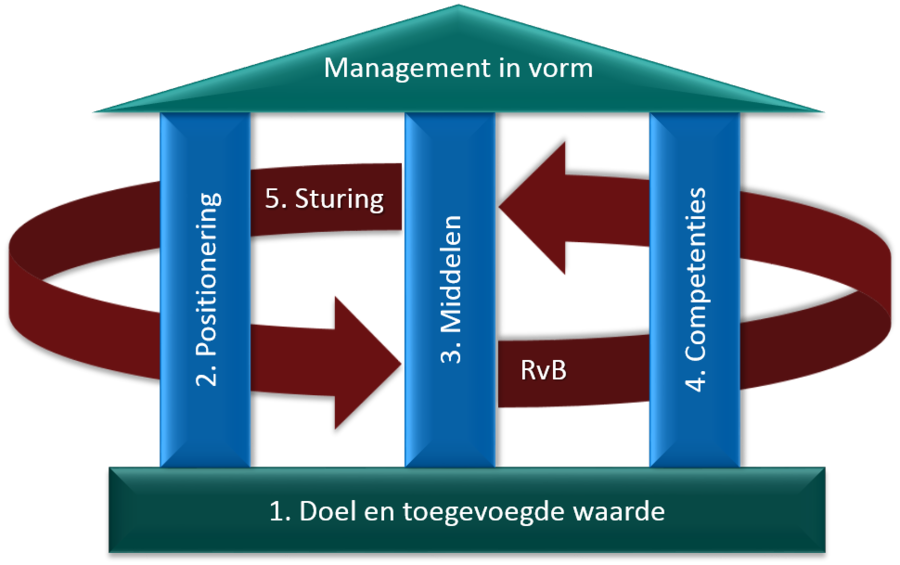
Aspecten om te diagnosticeren:
- Doel en toegevoegde waarde van de (management)functie
Dit betreft het wederzijds expliciteren van doel en toegevoegde waarde van de functie en het daarop (her)contracteren, zowel formeel als mentaal. En het daaraan verbinden van verwachtingen van gedrag en resultaten om teleurstellingen op voorhand te voorkomen. - Positionering
Dit betekent dat de manager de goede plek in de organisatie moet kunnen innemen om de verwachte resultaten te kunnen beïnvloeden. Denk aan voldoende mandaat in de verticale en horizontale lijn en ten opzichte van stafdiensten, een realistische span of control, de juiste overlegstructuren en netwerken etc. Positionering is ook voldoende vertrouwen en ‘rugdekking’ van de raad van bestuur, op basis van de wederzijdse contractering. - Beschikbaarheid benodigde middelen
Zoals voldoende informatie, budget, personeel, voorzieningen. Maar ook ruimte voor reflectie en onderling overleg. - De juiste managerial competenties
Willen de managers het gewenste gedrag vertonen dan zijn intrinsieke motivatie en externe prikkels op peil. De vraag is in hoeverre deze beïnvloedbaar zijn en managers zich eraan gecommitteerd hebben.
Een andere invalshoek is of ze het ook kunnen (bij aanname of later getest), of zij beschikken over voldoende kennis en vaardigheden en in hoeverre deze ontwikkelbaar zijn. - Last but not least: hoe sturen wij als raad van bestuur op deze zaken?
Bestuurders gaan bij zichzelf na welke (grote) invloed zij zelf, met hun gedrag, hebben op het gedrag van de managers. Door de directe aansturing van individu en collectief (op basis van onderlinge gelijkwaardigheid), maar ook indirect door voorbeeldgedrag en het scheppen van de benodigde randvoorwaarden.
Voorbeelden van inconsistenties
Ieder zal zich vanuit eigen ervaring een beeld kunnen vormen bij de mate waarin de praktijk strookt met de geschetste vijf aspecten voor het in positie brengen van managers. Hieronder een aantal regelmatig gehoorde inconsistenties.
- Er wordt van managers verwacht dat zij mede verantwoordelijkheid nemen voor organisatiebrede resultaten, daartoe als team samenwerken en elkaar helpen/corrigeren maar:
- zij worden in de voortgangsgesprekken vooral aangesproken op het resultaat van hun eigen onderdeel, of
- hun specifieke rol en bijdrage is onvoldoende expliciet, ook in het samenspel met RvB en ondersteuning.
- Managers zijn integraal verantwoordelijk, maar worden (of voelen zich) gestuurd of gecorrigeerd door stafmanagers (F&I, HR).
- Managers worden gepasseerd door bypasses (van medewerkers, vakgroepen, andere managers) naar RvB.
- Er is een wijziging in de klus/opgave van het management, maar managers zijn daar onvoldoende op ge(her)contracteerd en er ontstaan discrepanties met zijn/haar competenties (willen en/of kunnen).
Het goede gesprek
Op de analyse volgt een zorgvuldig proces met ‘het goede gesprek’ als belangrijkste interventie. Met het management als collectief als het kan en met individuele managers als het moet. In een goed gesprek zijn een lerend, (zelf)kritisch klimaat en eigenaarschap bij alle betrokkenen herkenbaar; “we creëren met elkaar de huidige situatie, dus we kunnen met elkaar ook de wenselijke situatie creëren”.
Helpend zijn ook het goed afstemmen van wederzijdse verwachtingen op basis van concrete casuïstiek, het systematisch ‘afpellen’ van wat nodig is om tot het gewenste gedrag te komen en het in beeld brengen van de (schadelijke) patronen die doorbroken moeten worden. Neem hiervoor de tijd en ruimte, de oogst is het zaaien waard.
Voor meer informatie neem contact op met Maartje Op de Coul en Hemmo Huijsmans.
Gerelateerde links
Maartje Op de Coul
Hemmo Huijsmans
Lees meer...
Eendracht maakt macht: 'terug' naar een medisch specialistisch collectief
7 dec 2021De medische staven in de ziekenhuizen zullen de komende jaren een belangrijke rol moeten spelen in het realiseren van de beleidsopgaven die er liggen. Zijn zij daar klaar voor? Kunnen zij een rol van betekenis spelen? In diverse ziekenhuizen zijn wij betrokken bij het versterken van de bestuurskracht van de staf door een ‘hergroepering’ tot één medisch collectief. Dat is een logische stap die wel een zorgvuldige aanpak vraagt.
Averechts effect integrale bekostiging
Rond de eeuwwisseling was er een duidelijke ontwikkeling zichtbaar in de ontwikkeling van de medische staf. Binnen een verenigingsstructuur kwam de onderlinge afstemming en samenwerking tussen maatschappen tot stand en het bestuur van de VMS professionaliseerde zich. Ook de samenwerking tussen de medische staf en het ziekenhuis werd versterkt met de komst van medisch managers en intensievere samenwerking tussen stafbestuur en raad van bestuur.
In 2015 gebeurde er iets interessants. Met als doel de gelijkgerichtheid tussen ziekenhuis en (de vrijgevestigden binnen) de medische staf te versterken, werd de integrale bekostiging ingevoerd. In veel ziekenhuizen had dit een averechts effect. Doordat vrijgevestigden zich in een (fiscaal en juridisch) apart MSB organiseerden en zich meer als ondernemend bedrijf (lees, onafhankelijk van het ziekenhuis) moesten profileren, en de dienstverband specialisten meenden zich ook apart te moeten organiseren in een VMSD, versnipperde de tot dan toe coherente medische staf, zich in drie gremia: VMS, MSB en VMSD. In sommige ziekenhuizen is zelfs sprake van meerdere MSB's. Het behoeft geen betoog dat dit een effectieve en efficiënte besturing eerder in de weg staat dan bevordert. Om over gelijkgerichtheid maar niet te spreken.
Terug naar één collectief
Inmiddels zien wij gelukkig dat in veel ziekenhuizen stappen worden gezet om de medische staf weer onder één dak te brengen. In de lichtste vorm gebeurt dit door bestuurlijke verbindingen te maken door personele unies: bestuurders van MSB en VMSD zijn tevens bestuurder van VMS. Deze constructies bieden de mogelijkheid tot meer gelijkgerichtheid en effectiever en efficiënter bestuur, maar bieden daarvoor zeker geen garantie. Omdat de versnipperde formele structuur blijft bestaan is het een complex model waarin het aantal bestuurlijke tafels groot blijft en betrokkenen zeer zorgvuldig moeten kunnen omgaan met agendavoering, rollen, 'petten' en dergelijke. Zeker als het spannend wordt en de belangen uiteenlopen bestaat het risico op terugval naar de gescheiden formele tafels.
In de trajecten waar wij bij betrokken zijn, komt men meestal tot de conclusie dat het verstandig is om toe te werken naar een model waarin alle specialisten verenigd zijn in één organisatorisch verband. De 'combi-coöperatie' lijkt daarvoor een passend construct. Een aantal ziekenhuizen kent deze vorm al vanaf 2015. In andere ziekenhuizen wordt daar op dit moment aan gewerkt. Hoewel inhoudelijk logisch, blijken er in de praktijk toch nog een aantal hobbels op de weg. We onderscheiden drie categorieën
Inhoudelijke hobbels
Er zijn diverse inhoudelijke zorgen bij zowel vrijgevestigden, bijvoorbeeld over hun fiscale positie en hun onafhankelijke juridische positie ten opzichte van het ziekenhuis, als bij dienstverbanders, bijvoorbeeld over hun juridische (werkgever-werknemers-)relatie met het ziekenhuis.
Deze zorgen zijn begrijpelijk maar op alle fronten ook weg te nemen. Fiscalisten en juristen kunnen dit uitleggen, maar belangrijker: de combi-coöperatie heeft zich ook in de praktijk ruimschoots bewezen. Er zijn inmiddels naar schatting 10-15 combi-coöperaties in het land actief waarin deze zaken prima zijn afgedekt.
Gevoelsmatige hobbels
Andere bezwaren die wij tegenkomen liggen meer op gevoelsniveau. Bijvoorbeeld de zorg onder dienstverbanders dat zij, mede door hun (meestal) geringere aantal, onvoldoende positie hebben en serieus genomen worden. Of onder vrijgevestigden leeft soms de zorg dat dienstverbanders zich gaan bemoeien met bijvoorbeeld hun beloningsbeleid of andere zakelijke aspecten.
In de basis gaat dit natuurlijk over vertrouwen. Voor een deel is dit vertrouwen een handje te helpen door formele afspraken, bijvoorbeeld over gedifferentieerd stemrecht en agendavoering. Verder kunnen wij ook, op basis van ervaring van combi-coöperaties die al langer bestaan, aangeven dat deze problemen zich in de praktijk zelden tot niet blijken voor te doen. Eerder omgekeerd: juist door meer gezamenlijk op te trekken wordt het onderling begrip en vertrouwen versterkt.
Bestuurlijke hobbels
Zoals gezegd blijken voorgaande bezwaren en zorgen vrijwel altijd oplosbaar door voorlichting door deskundigen en door praktijkvoorbeelden en ervaringen uit andere ziekenhuizen te delen. De lastigste hobbel blijkt in de praktijk vaak op bestuurlijk niveau te liggen.
Bijvoorbeeld omdat zittende bestuurders het lastig vinden om hun positie op te geven. Of omdat de onderlinge verhoudingen slecht zijn. En juist door hun positie zijn deze bestuurders in staat de stemming onder de achterban te beïnvloeden. Soms zijn er intensieve gesprekken nodig om hier de gewenste beweging te krijgen. Maar onze ervaring is dat de meeste bestuurders ook in staat zijn over hun eigen schaduw heen te stappen en hun verantwoordelijkheid te nemen.
Drie lessen
Vanuit onze ervaring kunnen wij bovenstaande kort en bondig vertalen in drie lessen.
1. Creëer commitment op bestuurlijk niveau
Ontwikkel met de zittende bestuurders een visie op een effectieve/efficiënte besturing van het ziekenhuis en de medische staf in het bijzonder. Het doel is om binnen die context het belang van de samenvoeging tot één medisch collectief te zien, te begrijpen, te onderschrijven en te willen en kunnen uitdragen. Vaak helpen wij hen daarbij door een goede rationale te ontwikkelen ter onderbouwing van de gewenste beweging.
2. Biedt comfort op de bezwaren en zorgen die er leven bij de achterban
Vele daarvan zijn zeer begrijpelijk en invoelbaar, maar tevens ook weg te nemen door goede uitleg door (ervarings)deskundigen. We bieden hiermee ook tegenwicht aan 'wandelgang- verhalen' die soms de ronde doen en waarbij feiten en of context nog wel eens ontbreken. Dus naast het uitleggen van het belang is het ook zaak om mensen comfort te bieden voor hun persoonlijke zorgen.
3. Zorg voor een zorgvuldig proces
Er zal een leidende coalitie moeten zijn, met daaronder zeker een aantal van de huidige bestuurders, die de kar trekt. We maken een heldere timetable waarin de stappen en met name ook de beslismomenten zijn gedefinieerd. En indachtig het vorige punt, we nemen de achterban goed mee door hen regelmatig te informeren en ruimte te geven voor eventuele zorgen. Daarbij is het zaak steeds te peilen of er voldoende draagvlak is. De ervaring leert dat wanneer de zittende bestuurders het belang en noodzaak goed uitdragen en laten zien dat er oog is voor eventuele zorgen, de overgrote meerderheid van de staf zich achter deze ontwikkeling zal scharen.
Nabrander: Of dienstverband?
Recentelijk kreeg ik de vraag of het, in het licht van de discussie die weer is opgelaaid over het dienstverband voor medisch specialisten, nog wel zinvol was veel energie, tijd en geld te stoppen in het vormen van één medisch collectief. Mijn antwoord was dat ik allereerst grote twijfels heb bij de politieke bereidheid om komende periode zo'n controversieel onderwerp op te pakken. Er zijn immers genoeg andere, en belangrijkere uitdagingen. Vervolgens zijn er ook bij de technische en financiële haalbaarheid grote vraagtekens te plaatsen. Maar bovenal denk ik dat juist het vormen van één coherent medisch collectief, dat in staat is een effectieve bijdrage te leveren aan de bestuurskracht van het ziekenhuis, pleitbezorgers van het dienstverband de wind uit de zeilen kan nemen. Immers: de uitdagende beleidsagenda die de komende jaren in de ziekenhuizen op tafel ligt, vraagt innovatie en het maken van soms ingrijpende keuzes waarbij intensieve inbreng en betrokkenheid van de medische staf noodzakelijk is. Een sterk coherent medisch collectief dat hierin verantwoordelijkheid neemt is daarbij van grote waarde.
Voor meer informatie kunt u contact zoeken met Hemmo Huijsmans.
Gerelateerde links
Hemmo Huijsmans
Lees meer...